
Viena no zaļā koridora vājajām vietām – visos trīs tā etapos netiek piemērots veselības tehnoloģiju novērtējums, nosakot precīzus un detalizēti aprakstītus pacientu virzības, efektīvāko diagnostikas metožu un ārstēšanas algoritmus. Citiem vārdiem, ir jāzina, kurp ved zaļais koridors, kādas diagnostikas un ārstniecības metodes un kādā secībā sagaida pacientu, kāds no tā būs ieguvums un cik tas viss maksās. Diagnostikā vien šī principa piemērošana onkoloģijas un hematoloģijas nozarē ļautu mērķtiecīgāk izlietot vairākus miljonus eiro gadā, liecina LVEA aprēķini.
Nav skaidrs naudas izlietojums
Saskaņā ar informatīvo ziņojumu "Par veselības reformas pasākumu īstenošanu 2017. gadā" onkoloģijas jomai paredzēts novirzīt 12,3 miljonus eiro, tai skaitā arī 1,49 miljonus eiro primārās diagnostikas algoritmu ieviešanai, bet 2,33 miljonus eiro – sekundārās diagnostikas algoritmu ieviešanai (algoritmi – standarta rīcības apraksti, kas ļauj nodrošināt vienotu ārstniecības pakalpojumu kvalitāti). Taču patlaban nav skaidrs, vai un kā šie algoritmi tiek ieviesti, kas apgrūtina arī iespēju sekot līdzi onkoloģijas jomai paredzētās naudas izlietojumam.
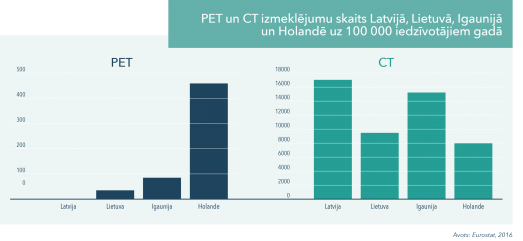
Ekonomiskajā pētījumā par pozitronu emisijas tomogrāfijas jeb PET izmantošanu ļaundabīgo audzēju diagnostikā secināts, ka Latvija, neskatoties uz līdzekļu trūkumu veselības aprūpē, pēc "Eurostat" datiem, ieņem otro vietu Eiropas Savienībā datortomogrāfijas (CT) izmeklējumu skaita ziņā. Turpretī PET izmeklējums, kas ir modernākā un precīzākā standartmetode onkoloģisko saslimšanu diagnostikā, jo ļauj efektīvi agrīni atklāt un pamatoti ārstēt daudzus audzējus, Latvijā 2016. gadā netika veikta vispār.
To veicinājis fakts, ka, Latvijā joprojām netiek veikta veselības tehnoloģiju klīniskā un ekonomiskā novērtēšana, kas valsts apmaksātajos pakalpojumos konkrētam mērķim ļautu iekļaut tikai izmaksu efektīvākās diagnostikas metodes un neveikt nepamatotus izmeklējumus. Atsakoties no nevajadzīgiem izmeklējumiem, rastos iespēja ieviest jaunas diagnostikas metodes, kas palīdzētu precīzi noteikt diagnozes stadiju un tālākas ārstēšanas taktiku un racionalizētu līdzekļu izlietojumu. Statistikas dati rāda, ka šo divu metožu (PET un CT) izmeklējumu skaits Latvijā un Holandē ir apgriezti proporcionāls, kas arī lielā mērā izskaidro, kāpēc ārstēšanas efektivitāte un rezultāti Latvijā ir zemā līmenī.
PET sniegtais ietaupījums tikai vienam vēža veidam – 1,23 miljoni eiro
Atbilstoši RSU veiktajam PET diagnostikas ekonomiskajam novērtējumam minētā metode nodrošina precīzu slimības stadijas un metastāžu noteikšanu, kas ir pamats pareizai ārstēšanas taktikai. Tikai limfomas pacientu gadījumā vien ekonomiskais efekts vērtējams līdz pat 1,23 miljoniem eiro gadā, jo samazinās nevajadzīgi izmeklējumi un tiek nodrošināta pareiza mērķterapija.
Jautājums, uz kuru jāatbild saistībā ar zaļā koridora nākotni, ja vēlamies uzlabot vēža slimnieku agrīnu diagnostiku, – vai veselības aprūpes veidotāji vēlas veidot sistēmisku pieeju vēža diagnostikā un ārstēšanā, kas sniegs atdevi un rezultātu ilgtermiņā? Šī pieeja ir jāietver gan veselības budžeta plānošanā, gan veselības tehnoloģiju nodrošināšanā un novērtējumā, lemjot par valsts apmaksāto ārstēšanas metožu izvēli.
Ja negribam redzēt rezultātu, var turpināt veikt datortomogrāfiju visiem ķermeņa orgāniem kaut katru mēnesi – un viss paliks pa vecam. Taču, ja gribam sasniegt konkrētu, izmērāmu rezultātu vēža ierobežošanā, ir jāizvēlas pareizas tehnoloģijas, attiecīgi mainot arī pakalpojumu apmaksas sistēmu – nevis valsts maksā par neskaitāmām manipulācijām, bet gan maksā par ārstēšanas rezultātu vai sākotnēji – vismaz par slimības gadījumu.
Vēršu uzmanību arī uz nepieciešamību valsts veselības budžetu plānot elastīgāk, paredzot iespēju līdzekļus pārvietot no vienas jomas uz citu, lai panāktu to efektīvāku izlietojumu. Piemēram, ja tiek atklāts pārāk daudz nelietderīgu datortomogrāfijas izmeklējumu, šo naudu novirzīt citām diagnostikas metodēm, ja tiek tērēts pārāk daudz naudas stacionāru pakalpojumiem, līdzekļus pārvirzīt kompensējamiem medikamentiem, kas varētu dot lielāku efektu sabiedrības veselības rādītāju uzlabošanā, u. tml. Patlaban Nacionālā veselības dienesta rīcībā instrumentu, lai to paveiktu, nav.



